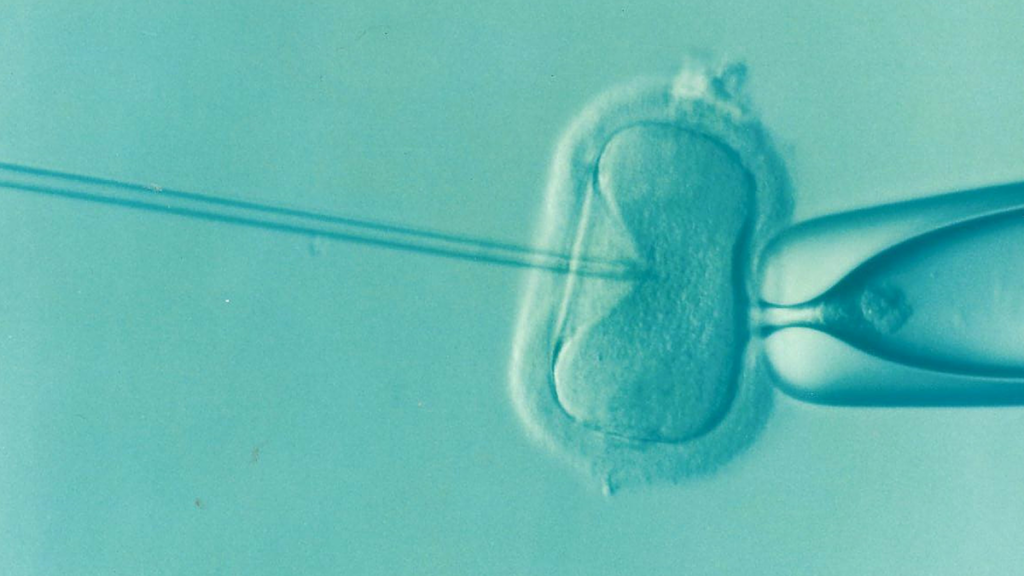
Zdravotní pojišťovny začnou od nového roku platit onkologickým pacientkám zamrazení vajíček (oocytů), aby mohly mít po ukončení onkologické léčby vlastní děti.

Doposud si pacientky musely úkon platit ze svého nebo vydávat mrazení vajíček za léčbu IVF, což byla jediná možnost, jak získat příspěvek od zdravotní pojišťovny. K tomu byl nutný souhlas partnera.
Pokud partnera nesehnaly, musely si na mrazení svých oocytů připravit až 60 tisíc korun. Pro srovnání – cena za mrazení spermií mužů, které čeká onkologická léčba, se pohybuje kolem 2000 korun.
Nová naděje
„Tato změna se dotkne mladých pacientek se solidními nádory a dobrou prognózou které ještě nemají děti.
Největší část z nich jsou ženy s nádory prsu, ale týkat se to může i žen s melanomy, kolorektálním karcinomem, nádory zažívacího traktu, nádory vaječníků a řadou dalších onemocnění, u nichž pacientky prochází zajišťovací léčbou.
Chemoterapie, ale i další druhy léčby, například imunoterapeutická mohou ovlivnit kvalitu oocytů a plodnost ženy.
Proto je třeba, abychom na to pamatovali a své pacientky, kterých by se toto mohlo týkat, o možnostech uchovat si vlastní vajíčka do budoucna, informovali,“ říká prim.
MUDr. Katarína Petráková Ph.D., zástupce přednosty pro Léčebně preventivní péči Kliniky komplexní onkologické péče Masarykova onkologického ústavu.

Změny jsou zásadní také pro obor asistované reprodukce.
„V prvé řadě mizí mnohdy nedůstojný stav, kdy si mladá žena poté, co si vyslechla onkologickou diagnózu, musela shánět partnera, aby si před nástupem na léčbu mohla nechat odebrat vajíčka a nestálo jí to desítky tisíc korun,“ vysvětluje MUDr. Pavel Otevřel, vědecký sekretář výboru Sekce asistované reprodukce České gynekologicko-porodnické společnosti ČLS JEP. Podle něj si na kliniku přicházejí nechat zmrazit vajíčka i pacientky s leukémií.
Standardní lékařský výkon
„Z procedury se tak nyní stává standardní lékařský výkon a ženám, jichž se to týká, se obrovsky uleví. Bohužel se totiž setkáváme i s tím, že partner nezvládne těžké období a diagnózu partnerky a opustí ji,“ doplňuje lékař.
Podle odhadu specialistů přichází na reprodukční kliniky a specializovaná oddělení přibližně 150–200 onkologických pacientek ročně, změna a osvěta s ní související by však mohly k podobnému výkonu přimět až 500 žen v plodném věku, které si chtějí uchránit svá vajíčka před tím, než nastoupí léčbu.
„Počet cyklů, při nichž je možné oocyty odebrat, není omezený, pojišťovny hradí také uchování po dobu deseti let,“ doplňuje Jonáš Vokřál, ředitel největší kliniky umělého oplodnění v ČR – Reprofit.

Další změnou, která prošla poslaneckou sněmovnou a čeká na podpis prezidenta, je posun hrazení umělého oplodnění zdravotními pojišťovnami o rok déle, tedy do 40. narozenin ženy.
Novinka, která má začít platit 1. 1. 2022, se týká těch žen, jež se pokoušejí počít dítě a nedaří se jim to přirozeně.
Průměrný věk žen, které si přijdou pro pomoc na některou z klinik umělého oplodnění se neustále zvyšuje. „U nás v současné době činí 37 let.
S pokrokem medicíny jsme schopni pomoci více ženám i v pozdějším věku, ale platí, že největší úspěchy slavíme u těch, jejichž věk nepřesahuje 37 let. Později se úspěšnost oplodnění už nijak nezvyšuje,“ říká Jonáš Vokřál z kliniky Reprofit.
Posunutí hranice
Podle MUDr. Štěpána Machače z IVF Clinic Olomouc je žena kolem 40 roku na vrcholu života. Zpravidla ví, co chce, a je na dítě připravená jak emočně, tak materiálně. „Nemůžeme ignorovat společenský trend, lidé chtějí děti v pozdějším věku.
Máme tu vysokou rozvodovost, lidé kolem 35 let si po prvním neúspěšném manželství budují další vztahy a často chtějí mít s novým partnerem dítě. Navštěvují nás ženy, které mají mezi 39 a 40 lety a pokoušejí se otěhotnět.
U žen starších 40 let ale vidíme znatelný pokles úspěšnosti, i když biologické stáří bývá u žen různé. Hranici bych proto dále neposouval. Jeden rok navíc ale řadě žen bezpochyby pomůže,“ říká lékař.

Biologický limit mateřství je podle něj mezi 45. a 46. rokem. V Česku může žena podstoupit IVF nejpozději ve 49 letech.